5 conseils pour savoir quoi faire
25 mai 20216 activités de connaissance de soi utiles et faciles à appliquer
25 mai 2021
L’examen neurologique est, avec l’anamnèse, la base du diagnostic des pathologies du système nerveux. Bien que de nombreux tests complexes puissent être effectués pour évaluer le tonus musculaire et l’intensité des contractions, l’une des premières étapes pour soupçonner un problème au niveau du système nerveux est toujours de quantifier réflexes tendineux.
Ces réflexes sont rapides et involontaires, car ils ne traversent pas le cerveau et sont traités au niveau de la moelle épinière. En raison de leur variété et de leurs connaissances à leur sujet, il est possible de détecter très précisément si un quelconque type de lésion de la moelle épinière s’est produit, et si tel est le cas, il est également possible de localiser la blessure très précisément. Lorsque les réflexes ostéotendineux sont quantifiés, la force et la vitesse de la contraction sont mesurées, ainsi que la symétrie (ou l’absence de celle-ci) de la réponse et l’homogénéité de la réaction entre les différentes parties du corps.
Dans ce type de test, il n’est pas si important de mettre un nombre à chaque réflexe de 1 à 5, mais il est important de quantifier la variabilité entre les différentes sections et voies neuronales chez le patient. Sur la base de ces prémisses intéressantes, nous vous dirons tout sur le réflexe triceps.
Quels sont les réflexes tendineux?
Le réflexe tricipital est un type de réflexe tendineux osseux, donc avant de le regarder, nous devons jeter quelques bases en termes de terminologie médicale.
Les réflexes tendineux sont un type de réflexe rachidien, dont la voie d’action est extrêmement circonscrite et très rapide. Ces types d’actions ne passent pas directement par le cerveau, d’où la rapidité de l’association entre le stimulus et la réponse.
Lorsqu’une force est appliquée au point critique de l’environnement musculaire, elle s’allonge involontairement. Le fuseau neuromusculaire (récepteurs sensoriels dans le muscle) envoie alors le signal de stress mécanique à un neurone afférent, qui à son tour entre en contact avec le centre nerveux. Les ganglions de la racine dorsale captent ce stimulus, qui est interprété directement dans la matière grise de la moelle épinière. Enfin, les axones du motoneurone sortent de la moelle épinière et envoient le signal de contraction musculaire.
Comme vous pouvez le voir, nous sommes confrontés à un circuit fermé très circonscrit: neurone afférent fuseau-moelle épinière-neurone moteur. Dû au fait que l’information ne passe pas par le cerveau et est toujours interprétée au même niveau, il est possible de détecter très précisément les échecs neurologiques en quantifiant les réflexes tendineux. Les plus importants sont les suivants:
- Bicipital: il est étudié sur la face interne du coude.
- Tricipital: consiste en la percussion du triceps.
- Style radial: le processus styloïde du radius est frappé, dans lequel le long tendon supinateur est inséré.
- Ulna-pronateur: la percussion est réalisée au niveau de la styloïde ulnaire.
- Patellaire: le plus célèbre de tous. Le tendon rotulien est frappé, provoquant un soulèvement involontaire de la jambe.
- Achille: le tendon d’Achille est frappé, qui relie le muscle du mollet à l’arrière de la jambe avec l’os du talon.
Quel est le réflexe triceps?
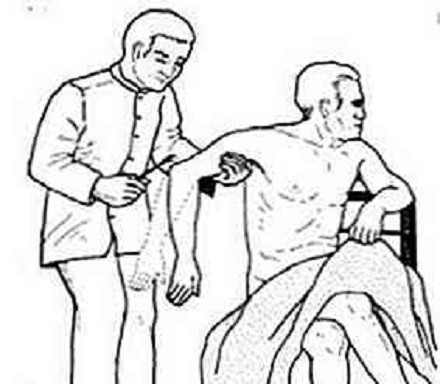
Comme nous l’avons dit, le réflexe tricipital est un type de réflexe tendineux, et à son tour myotatique, puisque la connexion synaptique se fait au niveau de la moelle épinière (et non du cerveau). Pour évaluer sa fonctionnalité, une force est appliquée sur le tendon du triceps, situé au-dessus du coude (dans l’olécrane).. Avec ce réflexe, les racines nerveuses C6, C7 (prédominantes) et C8 entrent en jeu, ou ce qui est pareil, l’intégrité du nerf musculo-cutané.
Pour réaliser ce test, l’avant-bras du patient doit être soutenu (idéalement placé sur la cuisse), le bras dans une position à mi-chemin entre la flexion et l’extension. Une fois la posture souhaitée atteinte, le tendon du triceps doit être localisé et percuté à sa base d’insertion.
Lorsque cette force soudaine est appliquée, l’avant-bras devrait s’étendre rapidement. Si l’absence de mouvement est absolue (aréflexie), une myopathie, une neuropathie, une spondylose et d’autres entités cliniques de nature neuromusculaire sont suspectées.
Comment est-il analysé chez les patients?
Afin d’homogénéiser un test aussi subjectif que celui-ci, le National Institute of Neurological Disorders and Stroke a mis au point une échelle numérique applicable dans tous les cas. Une fois que la percussion se produit sur le tendon d’intérêt, la réponse est quantifiée en fonction des paramètres suivants:
- 0: il n’y a pas de réponse, tableau considéré comme une aréflexie.
- 1: il y a un réflexe, mais très peu évident et moins prononcé que la normale. Il comprend une trace de réponse ou, à défaut, une réponse qui apparaît avec un renforcement.
- 2: Le réflexe se produit, mais il est inférieur à la «moitié» ou à la plage normale attendue.
- 3: Le réflexe se produit, au-dessus de la «moitié» prévue ou de la plage normale.
- 4: le réflexe se produit, plus que la normale. Des contractions cloniques, involontaires et rythmiques de l’environnement musculaire peuvent apparaître après stimulation.
- 5 – Pas toujours utilisé, mais cette catégorie peut refléter des clonus soutenus.
En fonction du reste des réponses, un réflexe triceps entre 2 et 3 peut être considéré comme « normal », à condition qu’il se produise de la même manière dans les deux plans corporels (bras gauche et droit). Une valeur de 0 est conçue comme une aréflexie, tandis qu’une valeur de 4-5 est une hyperréflexie.
De plus, il convient de noter que chacune de ces valeurs peut être davantage circonscrite par un (+) ou un (-), reflétant que la table du patient se situe entre deux des chiffres. Comme vous pouvez l’imaginer, un 3+ et un 4- peuvent être les mêmes pour deux évaluateurs différents, nous répétons donc que le signe et le nombre ne sont pas aussi importants que l’homogénéité entre les résultats chez un même patient.
Interprétation des résultats
Une aréflexie peut montrer des lésions au niveau d’un chemin nerveux particulier ou, à défaut, une anomalie de la colonne vertébrale ou de l’ensemble du système nerveux et l’état général du patient. Sans aller plus loin, certains réflexes tendineux sont de meilleurs prédicteurs de la neuropathie diabétique que de nombreux autres tests et symptômes subjectifs des patients.
D’autre part, l’hyperréflexie peut indiquer des lésions au niveau des motoneurones supérieurs, tandis que l’hyporéflexie ou l’aréflexie sont généralement le signe de lésions des motoneurones inférieurs. En général, une plage de 1+ à 3+ est estimée être dans la normalité si la réponse est symétrique. De toute façon, même un réflexe absent peut être considéré comme normal chez certains patients, si cela ne s’accompagne pas d’autres symptômes et conditions qui nous permettent d’assumer un problème au niveau neurologique.
Aujourd’hui, les neuropathies périphériques sont la cause la plus fréquente d’absence de réflexes dans la société en général. Les déclencheurs de cette affection sont très variés: diabète, alcoolisme, amylose, urémie, carences en vitamines, anémie pernicieuse, cancer à distance, présence de toxines dans l’organisme et de nombreux autres agents étiologiques. Une fois qu’une anomalie est détectée dans le réflexe tricipital (ou tout réflexe tendineux osseux), il est temps de passer d’autres tests jusqu’à ce que le problème du patient soit détecté.
Résumé et notes finales
Comme vous l’avez peut-être vu, le réflexe triceps (et les réflexes tendineux en général) est essentiel pour la sémiologie clinique, en particulier lors de la détection d’une neuropathie du système nerveux périphérique. Ces réflexes sont extrêmement importants dans le domaine médical, car en ne « passant » pas par le cerveau, les dommages peuvent être clairement détectés dans un environnement très spécifique à la section de la moelle épinière impliquée.
Ainsi, les réflexes sont très utiles pour détecter des pathologies, mais ils doivent être accompagnés d’une série de tests accessoires pour confirmer ou écarter un diagnostic. Les réflexes tendineux sont la première étape pour suspecter une maladie, mais ils ne constituent jamais à eux seuls le diagnostic complet.
Références bibliographiques:
- Dick, JPR (2003). Le tendon profond et les réflexes abdominaux. Journal of Neurology, Neurosurgery & Psychiatry, 74 (2), 150-153.
- Lloyd, DP et Wilson, VJ (1957). Dépression réflexe dans les voies réflexes monosynaptiques rythmiquement actives. Le Journal de physiologie générale, 40 (3), 409-426.
- Marshall, GL et Little, JW (2002). Réflexes tendineux profonds: une étude des méthodes quantitatives. Le journal de la médecine de la moelle épinière, 25 (2), 94-99.
- Martin, MH, Bouchard, JP, Sylvain, M., St-Onge, O., et Truchon, S. (2007). Ataxie spastique autosomique récessive de Charlevoix-Saguenay: un rapport d’imagerie par résonance magnétique chez 5 patients. Journal américain de neuroradiologie, 28 (8), 1606-1608.
- Tham, LK; Osman, NAA; Abas, WABW; Lim, KS (2013). La validité et la fiabilité de l’analyse du mouvement dans l’évaluation du réflexe du tendon rotulien. PLoS One, 8 (2), e55702.
- Walker, Hong Kong (1990). Réflexes tendineux profonds. Méthodes cliniques: l’histoire, les examens physiques et de laboratoire. 3e édition.
- Walker, Hong Kong (1990). Réflexes tendineux profonds. Méthodes cliniques: l’histoire, les examens physiques et de laboratoire. 3e édition.
- Zimmerman, B. et Hubbard, JB (2018). Anatomie, réflexes tendineux profonds (réflexes d’étirement).
- stylo espion HD
